Migliora l’assistenza ospedaliera, ma la sanità italiana è sempre a due velocità. Bene le cure su infarti e protesica. Ma su chirurgia oncologica e cesarei ancora troppe differenze. Il nuovo Programma Nazionale Esiti
www.quotidianosanita.it
5 giugno 2019

04 GIU - È una prova da sforzo notevole quella alla quale è sottoposto il nostro Ssn, tra tagli e personale contingentato. Eppure, nonostante tutto, riesce a “mantenere il ritmo” e anche a mostrare i muscoli, spesso, con segnali di miglioramento e trend positivi nella maggior parte delle aree assistenziali. Presenta infatti performance di tutto rispetto per infarti e by pass. Migliora sul fronte del trattamento delle fratture del femore e della chirurgia protesica come su quello di volumi ed esiti oncologici, anche se più lentamente. Diminuisce inoltre sempre più il numero di ospedalizzazioni per patologie croniche ad alto rischio di inappropriatezza. E persino i famigerati parti cesarei mostrano segnali di brusca frenata. Insomma, mostra aree di qualità elevata e confrontabile con le migliori realtà internazionali.
Tutto bene dunque? Non ancora. Perché nella sua corsa, spesso, segna il passo. Il divario Nord-Sud è ancora presente e anche all’interno di una stessa Regione emergono gap importanti tre le Strutture. Rimane poi una preoccupante frammentazione nella chirurgia oncologia, con Regioni molto lontane da standard di qualità e volumi ottimali. Anche in quelle aree come i parti cesarei e le fratture di femore curate con tempestività, che mostrano appunto segnali di incoraggiamento, l’eccellenza è ancora lontana.
A scattare la fotografia dell’attività assistenziale delle strutture italiane sono i primi risultati dell’edizione 2018 del Programma Nazionale Esiti (Pne) sui dati del 2017 presentati questa mattina all’Agens. Dati che, come ha sottolineato Francesco Bevere, Direttore Generale di Agenas testimoniano come la misurazione degli esiti “abbia innescato in tutto il sistema un processo di miglioramento continuo, ormai inarrestabile”.
L’edizione 2018 analizza 175 indicatori (70 di esito/processo, 75 volumi di attività e 30 indicatori di ospedalizzazione) e rispetto all’anno precedente contiene una novità: sono stati introdotti 8 indicatori nuovi di zecca di area cardiovascolare e oncologica, tra cui l’embolia Polmonare-volumi e mortalità a 30 giorni, volumi di Ptca in infarti Stemi e non Stemi e volumi di intervento per carcinoma ovarico.
Il leit motive che accompagna la presentazione dei dati 2018, come ha sottolineato Maria Chiara Corti, nuova coordinatrice del Pne, è sempre lo stesso: il Pne non vuole fare classifiche, ma “favorire il confronto”. “Non si può cambiare ciò che non si misura e bisogna misurare per innescare un processo di miglioramento continuo – ha detto– con il Programma puntiamo a innescare il miglioramento anche perché possono esserci delle aree di inefficienza da correggere per reinvestire. Una strategia fondamentale per promuovere la qualità e l’equità”.
Ma vediamo quali sono i dati emersi.
Trend in positivo per le fratture di femore operate entro le 48 ore, ma c’è ancora da fare. Migliora la tempestività di intervento chirurgico sulle fratture del collo del femore sopra i 65 anni di età: se nel 2010 solo il 31% dei pazienti veniva operato entro due giorni, nel 2017 la proporzione di interventi tempestivi è del 65%. In numeri circa 24mila pazienti nell’ultimo anno hanno potuto varcare la soglia della camera operatori in tempi brevi. In sostanza quasi tutte le Regioni presentano percentuali superiori a quelle raccomandate dal Dm 70 (la proporzione minima è fissata al 60%): dalle 245 strutture che nel 2016 rientravano in questo standard si è passati nel 2017 a 289 strutture che hanno superato l’asticella, e di queste 97 presentano valori in linea conn gli standard internazionali (almeno l’80%). Soprattutto si è ridimensionata la variabilità interregionale e con un progressivo miglioramento delle Regioni del Sud. Paradigmatici i miglioramenti della Campania che ha raddoppiato gli esiti positivi passando dal 27% dei pazienti operati nelle 48 ore nel 2016 al 50% nel 2017, e della Sicilia dal 60% del 2015 al 71% del 2017. In Abruzzo le proporzioni passano dal 40% del 2016 al 61% del 2017. Puglia e Basilicata presentano nel 2017 una proporzione del 60%, superiore al valore medio sia della Liguria sia dell’Umbria, Regioni con proporzioni medie inferiori alla soglia del Dm 70, senza sostanziali miglioramenti nel tempo.
Ma ciò non toglie che continuino a persistere differenze fra le Regioni italiane e anche un’eterogeneità intra-regionale in quelle Regioni con valori medi superiori al 60% ma con proporzioni che variano dal 95% al 20% (ad es. Lombardia, Lazio). Soprattutto sono ancora presenti strutture lontane dallo standard internazionale atteso per il paziente ultra 65enne e superiore al 90% (Oecd Health Statistics 2018). Anche alla luce di questo costante miglioramento, suggerisce quindi Agenas, “la soglia attualmente raccomandata dal Dm70 potrebbe essere positivamente ridefinita verso l’alto, auspicando un avvicinamento dei nostri risultati nel trattamento tempestivo della frattura di femore agli standard internazionali”.
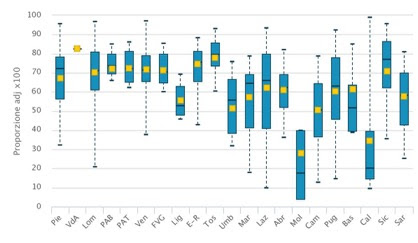
Calano i parti cesarei primari: - 6% in 7 anni. Anche sul fronte cesarei nel 2017 si assiste a una loro progressiva diminuzione: dal 29% del 2010 sono passati al 22,2% del 2017. Una franata importante rispetto al 37% del 2004, ma ancora insufficiente rispetto allo standard internazionale. Nel 2017 si stima che siano 17.155 le donne alle quali dal 2010 è stato risparmiato un parto cesareo. Considerando che il Dm 70 fissa al 25% la quota massima di cesarei nelle maternità con più di mille parti annui (al 15% nelle altre), nel 2017 solo il 63% dei punti nascita era in linea con le previsioni di legge.
Come per le fratture di femore, si conferma una forte eterogeneità interregionale, anche se in generale si è ridotto il divario tra Nord e Sud (la Campania continua ad essere maglia nera, ma non mancano segnali di ripresa positiva) e intra-regionale. Tutto questo, rileva Agenas, a sottolineare come “l’intervento sui processi culturali, clinici e organizzativi debba proseguire, anche se il trend in diminuzione è un chiaro segnale di contrasto all’erogazione di prestazioni inefficaci o potenzialmente dannose”.
Diminuiscono, poi, anche se di poco i punti nascita con meno di 500 parti annui: dai 97 del 2016, sono passati a 90 nel 2017 (20%). In queste strutture si concentra il 5,8% dei parti totali (che sono 460.2069 rispetto ai 473.979 del 2016).
La riduzione nel ricorso al parto chirurgico per ragioni non mediche può essere ottenuta sia riducendo il numero di parti cesarei primari sia promuovendo il ricorso al parto naturale nelle donne con pregresso parto cesareo che non hanno controindicazioni. I risultati del Pne mostrano come il numero di questi parti naturali (i cosiddetti Vbac) sono aumentati dall’8% al 9% nel 2017. Questa proporzione è in lento e progressivo aumento con alcune strutture in Lombardia, Veneto, Friuli, Emilia Romagna e PA di Bolzano che riescono a garantirlo ad oltre il 40 % delle donne, (gli Ospedali di Oderzo e Treviso presentano un dato anomalo fuori scala che è errato) mentre nel Sud Italia la maggior parte delle strutture rimane al di sotto della media nazionale.
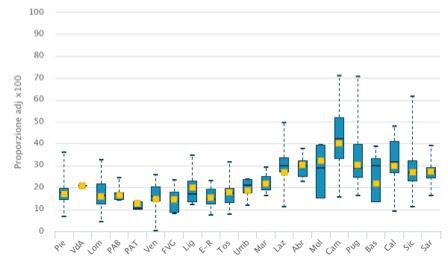
Per quanto riguarda la cardiochirurgia, i volumi di bypass Ao-Co isolato mostrano un continuo trend in diminuzione: dai 17.854 nel 2010 ai 14.455 nel 2017, in parte per l’aumento di interventi di by-pass non isolati, cioè in combinazione con altri interventi vascolari ed in parte per l’incremento delle procedure non chirurgiche di angioplastica per il trattamento della coronaropatia ischemica. Infatti il volume di angioplastiche coronariche (Ptca) è aumentato da 124mila del 2010 a 134mila del 2017 ed il volume di interventi con valvuloplastica (che può avvenire contestualmente al by-pass) è aumentato dai 24.966 del 2010 ai 31.666 del 2017. Questo dato, sottolinea Agenas, “suggerisce che la soglia minima di 200 interventi di by-pass isolato per struttura, raccomandata nel Dm70, possa essere utilmente rivisitata anche alla luce di questi trend epidemiologici e tecnologici”. Diminuiscono anche i tassi di mortalità al di sotto degli standard europei (1,8 media nazionale).
Si riduce la mortalità a 30 giorni dal ricovero per infarto acuto del miocardio, che misura la qualità dell’intero processo assistenziale del paziente con infarto, a partire dall’accesso ai servizi di emergenza, continua a diminuire, da 10,4% del 2010 a 8,3% del 2017 (media nazionale: 8,3%). Il dato, molto positivo sia su base nazionale che regionale, conferma la mortalità post-Ima dell’Italia tra le più basse nei paesi occidentali. Le regioni garantiscono tassi di mortalità migliori rispetto al resto di Europa.
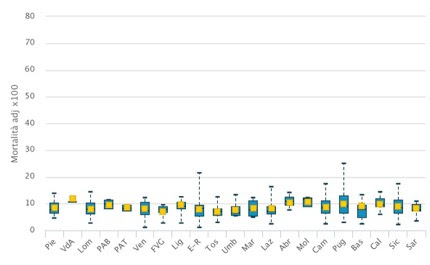
Media nazionale (8,3%)
La mortalità a 30 giorni dopo un episodio di ictus ischemico, già bassa rispetto ad altre popolazioni occidentali, rimane stabile intorno all’11%. “E su questo ultimo fronte, ha ricordato Corti, sicuramente si può fare meglio”
Migliora la Colecistectomia laparoscopica con degenza post-operatoria inferiore a 3 giorni. La proporzione media nazionale è passata dal 59% del 2010 al 76% del 2017, in linea con la soglia prevista dal Dm 70 che è del 70%. La dispersione degli interventi in Unità Operative con <90 interventi chirurgici resta però una criticità ancora in tutte le regioni con il 53% di interventi di colecistectomia laparoscopica ancora eseguiti in Uo con volumi inferiori ai 90 casi.
In calo i tassi di ospedalizzazione nelle Patologie croniche. Per la cura delle patologie croniche, per le quali misuriamo i tassi di ospedalizzazione potenzialmente evitabili per il diabete, l’asma, la Bpco, i risultati del Pme rilevano un trend in riduzione soprattutto per le patologie respiratorie che scendono, per la Bpco, dal 2.5 nel 2010 al 1.9 nel 2017 che si traducono in circa 27mila ospedalizzazioni evitate nell’ultimo anno.
In diminuzione anche un altro ricovero ad alto rischio di inappropriatezza, come le ospedalizzazioni per tonsillectomia, che passano da un tasso del 2.85 del 2010 al 2.05 nel 2017, con un conseguente impatto di circa 8mila interventi potenzialmente evitati nella popolazione pediatrica solo nell’ultimo anno.
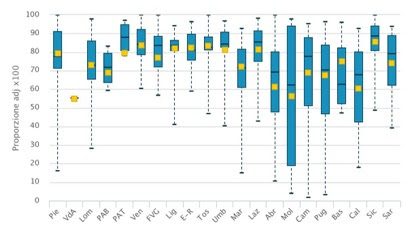
Troppa frammentazione per chirurgia oncologica e la chirurgia protesica. Il Pne documenta ancora un’importante frammentazione nell’offerta dei servizi per i quali è dimostrata un’associazione tra volume di interventi ed esiti delle cure, in particolare per la chirurgia oncologica e per la chirurgia protesica. Ad esempio, anche se per la chirurgia sul tumore della mammella la proporzione di reparti con volumi di attività in linea con lo standard del Dm70 (almeno 135 interventi/anno per struttura complessa) sale al 32%, contro il 26% dell’anno precedente, coprendo il 72% degli interventi su base nazionale, nel 2017 ancora 2 unità operative su 3 non rispettano lo standard atteso. Per il tumore della mammella si osserva un positivo trend nazionale in incremento (dal 35% nel 2010 al 50% nel 2017) degli interventi di mastectomia contestuali all’inserimento di protesi mammaria (espansore), ma la proporzione è ancora molto al di sotto della media nazionale in diverse regioni italiane.
Nel 2017, 358 strutture ospedaliere eseguono 6.239 interventi chirurgici per noplasie dello stomaco; tra queste 81 (23%) presentano un volume di attività ≥ 20 interventi annui, come raccomandato nel Dm 70. La proporzione è in lieve peggioramento rispetto all’anno precedente.
Esemplificativo il tumore al pancreas. Nel 2017 in Italia, sono stati effettuati 2.690 interventi chirurgici, ma con una forte frammentazione a livello nazionale. Sono soltanto 4 le Regioni dove è presente una struttura con volumi superiori ai cut-off di 50 procedure effettuate in un anno. Nel Veneto c’è la Aoui di verona che effettua il 14% degli interventi nazionali (381 casi).
Come nuovo indicatore, Pne ha calcolato che 415 strutture ospedaliere eseguono 3.892 interventi chirurgici per carcinoma ovarico; tra queste, 99 (24%) presentano un volume di attività non inferiore a 10 interventi annui, coprendo il 75% degli interventi complessivi su base nazionale. Da segnalare, una struttura ospedaliera del Lazio che concentra quasi il 10% della casistica nazionale (295 interventi nel 2017).
Nel 2017, in Italia, 139 strutture ospedaliere eseguono 11.468 interventi chirurgici per tumore del polmone; tra queste, solo 52 strutture (37%) presentano un volume di attività non inferiore a 70 interventi annui, senza sostanziali variazioni rispetto al 2016. Le strutture con bassi volumi di attività effettuano complessivamente il 24% dell’attività chirurgica oncologica per il polmone.
Per la chirurgia protesica,740 strutture ospedaliere eseguono 80.254 interventi di protesi di ginocchio; tra queste, solo 238 strutture (32%) presentano un volume di attività ≥ 100 interventi annui, coprendo il 76% delle artroplastiche totali, senza importanti variazioni rispetto all’anno precedente. Gli interventi di protesi di anca (110.700) sono stati eseguiti in 764 strutture ospedaliere; tra queste, solo 403 strutture (53%) presentano un volume di attività ≥ 100 interventi annui, coprendo però l 84% delle artroplastiche totali. I 7mila interventi di protesi di spalla vengono erogati in 592 strutture ospedaliere; tra queste, solo 187 strutture (32%) presentano un volume di attività ≥ 15 interventi annui, coprendo però l’86% dell’offerta. I volumi di tutti gli interventi di artroprotesi sono in aumento e il trend è concentrato nella popolazione ultra65enne.
Tutto bene dunque? Non ancora. Perché nella sua corsa, spesso, segna il passo. Il divario Nord-Sud è ancora presente e anche all’interno di una stessa Regione emergono gap importanti tre le Strutture. Rimane poi una preoccupante frammentazione nella chirurgia oncologia, con Regioni molto lontane da standard di qualità e volumi ottimali. Anche in quelle aree come i parti cesarei e le fratture di femore curate con tempestività, che mostrano appunto segnali di incoraggiamento, l’eccellenza è ancora lontana.
A scattare la fotografia dell’attività assistenziale delle strutture italiane sono i primi risultati dell’edizione 2018 del Programma Nazionale Esiti (Pne) sui dati del 2017 presentati questa mattina all’Agens. Dati che, come ha sottolineato Francesco Bevere, Direttore Generale di Agenas testimoniano come la misurazione degli esiti “abbia innescato in tutto il sistema un processo di miglioramento continuo, ormai inarrestabile”.
L’edizione 2018 analizza 175 indicatori (70 di esito/processo, 75 volumi di attività e 30 indicatori di ospedalizzazione) e rispetto all’anno precedente contiene una novità: sono stati introdotti 8 indicatori nuovi di zecca di area cardiovascolare e oncologica, tra cui l’embolia Polmonare-volumi e mortalità a 30 giorni, volumi di Ptca in infarti Stemi e non Stemi e volumi di intervento per carcinoma ovarico.
Il leit motive che accompagna la presentazione dei dati 2018, come ha sottolineato Maria Chiara Corti, nuova coordinatrice del Pne, è sempre lo stesso: il Pne non vuole fare classifiche, ma “favorire il confronto”. “Non si può cambiare ciò che non si misura e bisogna misurare per innescare un processo di miglioramento continuo – ha detto– con il Programma puntiamo a innescare il miglioramento anche perché possono esserci delle aree di inefficienza da correggere per reinvestire. Una strategia fondamentale per promuovere la qualità e l’equità”.
Ma vediamo quali sono i dati emersi.
Trend in positivo per le fratture di femore operate entro le 48 ore, ma c’è ancora da fare. Migliora la tempestività di intervento chirurgico sulle fratture del collo del femore sopra i 65 anni di età: se nel 2010 solo il 31% dei pazienti veniva operato entro due giorni, nel 2017 la proporzione di interventi tempestivi è del 65%. In numeri circa 24mila pazienti nell’ultimo anno hanno potuto varcare la soglia della camera operatori in tempi brevi. In sostanza quasi tutte le Regioni presentano percentuali superiori a quelle raccomandate dal Dm 70 (la proporzione minima è fissata al 60%): dalle 245 strutture che nel 2016 rientravano in questo standard si è passati nel 2017 a 289 strutture che hanno superato l’asticella, e di queste 97 presentano valori in linea conn gli standard internazionali (almeno l’80%). Soprattutto si è ridimensionata la variabilità interregionale e con un progressivo miglioramento delle Regioni del Sud. Paradigmatici i miglioramenti della Campania che ha raddoppiato gli esiti positivi passando dal 27% dei pazienti operati nelle 48 ore nel 2016 al 50% nel 2017, e della Sicilia dal 60% del 2015 al 71% del 2017. In Abruzzo le proporzioni passano dal 40% del 2016 al 61% del 2017. Puglia e Basilicata presentano nel 2017 una proporzione del 60%, superiore al valore medio sia della Liguria sia dell’Umbria, Regioni con proporzioni medie inferiori alla soglia del Dm 70, senza sostanziali miglioramenti nel tempo.
Ma ciò non toglie che continuino a persistere differenze fra le Regioni italiane e anche un’eterogeneità intra-regionale in quelle Regioni con valori medi superiori al 60% ma con proporzioni che variano dal 95% al 20% (ad es. Lombardia, Lazio). Soprattutto sono ancora presenti strutture lontane dallo standard internazionale atteso per il paziente ultra 65enne e superiore al 90% (Oecd Health Statistics 2018). Anche alla luce di questo costante miglioramento, suggerisce quindi Agenas, “la soglia attualmente raccomandata dal Dm70 potrebbe essere positivamente ridefinita verso l’alto, auspicando un avvicinamento dei nostri risultati nel trattamento tempestivo della frattura di femore agli standard internazionali”.

Calano i parti cesarei primari: - 6% in 7 anni. Anche sul fronte cesarei nel 2017 si assiste a una loro progressiva diminuzione: dal 29% del 2010 sono passati al 22,2% del 2017. Una franata importante rispetto al 37% del 2004, ma ancora insufficiente rispetto allo standard internazionale. Nel 2017 si stima che siano 17.155 le donne alle quali dal 2010 è stato risparmiato un parto cesareo. Considerando che il Dm 70 fissa al 25% la quota massima di cesarei nelle maternità con più di mille parti annui (al 15% nelle altre), nel 2017 solo il 63% dei punti nascita era in linea con le previsioni di legge.
Come per le fratture di femore, si conferma una forte eterogeneità interregionale, anche se in generale si è ridotto il divario tra Nord e Sud (la Campania continua ad essere maglia nera, ma non mancano segnali di ripresa positiva) e intra-regionale. Tutto questo, rileva Agenas, a sottolineare come “l’intervento sui processi culturali, clinici e organizzativi debba proseguire, anche se il trend in diminuzione è un chiaro segnale di contrasto all’erogazione di prestazioni inefficaci o potenzialmente dannose”.
Diminuiscono, poi, anche se di poco i punti nascita con meno di 500 parti annui: dai 97 del 2016, sono passati a 90 nel 2017 (20%). In queste strutture si concentra il 5,8% dei parti totali (che sono 460.2069 rispetto ai 473.979 del 2016).
La riduzione nel ricorso al parto chirurgico per ragioni non mediche può essere ottenuta sia riducendo il numero di parti cesarei primari sia promuovendo il ricorso al parto naturale nelle donne con pregresso parto cesareo che non hanno controindicazioni. I risultati del Pne mostrano come il numero di questi parti naturali (i cosiddetti Vbac) sono aumentati dall’8% al 9% nel 2017. Questa proporzione è in lento e progressivo aumento con alcune strutture in Lombardia, Veneto, Friuli, Emilia Romagna e PA di Bolzano che riescono a garantirlo ad oltre il 40 % delle donne, (gli Ospedali di Oderzo e Treviso presentano un dato anomalo fuori scala che è errato) mentre nel Sud Italia la maggior parte delle strutture rimane al di sotto della media nazionale.

Per quanto riguarda la cardiochirurgia, i volumi di bypass Ao-Co isolato mostrano un continuo trend in diminuzione: dai 17.854 nel 2010 ai 14.455 nel 2017, in parte per l’aumento di interventi di by-pass non isolati, cioè in combinazione con altri interventi vascolari ed in parte per l’incremento delle procedure non chirurgiche di angioplastica per il trattamento della coronaropatia ischemica. Infatti il volume di angioplastiche coronariche (Ptca) è aumentato da 124mila del 2010 a 134mila del 2017 ed il volume di interventi con valvuloplastica (che può avvenire contestualmente al by-pass) è aumentato dai 24.966 del 2010 ai 31.666 del 2017. Questo dato, sottolinea Agenas, “suggerisce che la soglia minima di 200 interventi di by-pass isolato per struttura, raccomandata nel Dm70, possa essere utilmente rivisitata anche alla luce di questi trend epidemiologici e tecnologici”. Diminuiscono anche i tassi di mortalità al di sotto degli standard europei (1,8 media nazionale).
Si riduce la mortalità a 30 giorni dal ricovero per infarto acuto del miocardio, che misura la qualità dell’intero processo assistenziale del paziente con infarto, a partire dall’accesso ai servizi di emergenza, continua a diminuire, da 10,4% del 2010 a 8,3% del 2017 (media nazionale: 8,3%). Il dato, molto positivo sia su base nazionale che regionale, conferma la mortalità post-Ima dell’Italia tra le più basse nei paesi occidentali. Le regioni garantiscono tassi di mortalità migliori rispetto al resto di Europa.

Media nazionale (8,3%)
La mortalità a 30 giorni dopo un episodio di ictus ischemico, già bassa rispetto ad altre popolazioni occidentali, rimane stabile intorno all’11%. “E su questo ultimo fronte, ha ricordato Corti, sicuramente si può fare meglio”
Migliora la Colecistectomia laparoscopica con degenza post-operatoria inferiore a 3 giorni. La proporzione media nazionale è passata dal 59% del 2010 al 76% del 2017, in linea con la soglia prevista dal Dm 70 che è del 70%. La dispersione degli interventi in Unità Operative con <90 interventi chirurgici resta però una criticità ancora in tutte le regioni con il 53% di interventi di colecistectomia laparoscopica ancora eseguiti in Uo con volumi inferiori ai 90 casi.

In calo i tassi di ospedalizzazione nelle Patologie croniche. Per la cura delle patologie croniche, per le quali misuriamo i tassi di ospedalizzazione potenzialmente evitabili per il diabete, l’asma, la Bpco, i risultati del Pme rilevano un trend in riduzione soprattutto per le patologie respiratorie che scendono, per la Bpco, dal 2.5 nel 2010 al 1.9 nel 2017 che si traducono in circa 27mila ospedalizzazioni evitate nell’ultimo anno.
In diminuzione anche un altro ricovero ad alto rischio di inappropriatezza, come le ospedalizzazioni per tonsillectomia, che passano da un tasso del 2.85 del 2010 al 2.05 nel 2017, con un conseguente impatto di circa 8mila interventi potenzialmente evitati nella popolazione pediatrica solo nell’ultimo anno.
Troppa frammentazione per chirurgia oncologica e la chirurgia protesica. Il Pne documenta ancora un’importante frammentazione nell’offerta dei servizi per i quali è dimostrata un’associazione tra volume di interventi ed esiti delle cure, in particolare per la chirurgia oncologica e per la chirurgia protesica. Ad esempio, anche se per la chirurgia sul tumore della mammella la proporzione di reparti con volumi di attività in linea con lo standard del Dm70 (almeno 135 interventi/anno per struttura complessa) sale al 32%, contro il 26% dell’anno precedente, coprendo il 72% degli interventi su base nazionale, nel 2017 ancora 2 unità operative su 3 non rispettano lo standard atteso. Per il tumore della mammella si osserva un positivo trend nazionale in incremento (dal 35% nel 2010 al 50% nel 2017) degli interventi di mastectomia contestuali all’inserimento di protesi mammaria (espansore), ma la proporzione è ancora molto al di sotto della media nazionale in diverse regioni italiane.
Nel 2017, 358 strutture ospedaliere eseguono 6.239 interventi chirurgici per noplasie dello stomaco; tra queste 81 (23%) presentano un volume di attività ≥ 20 interventi annui, come raccomandato nel Dm 70. La proporzione è in lieve peggioramento rispetto all’anno precedente.
Esemplificativo il tumore al pancreas. Nel 2017 in Italia, sono stati effettuati 2.690 interventi chirurgici, ma con una forte frammentazione a livello nazionale. Sono soltanto 4 le Regioni dove è presente una struttura con volumi superiori ai cut-off di 50 procedure effettuate in un anno. Nel Veneto c’è la Aoui di verona che effettua il 14% degli interventi nazionali (381 casi).
Come nuovo indicatore, Pne ha calcolato che 415 strutture ospedaliere eseguono 3.892 interventi chirurgici per carcinoma ovarico; tra queste, 99 (24%) presentano un volume di attività non inferiore a 10 interventi annui, coprendo il 75% degli interventi complessivi su base nazionale. Da segnalare, una struttura ospedaliera del Lazio che concentra quasi il 10% della casistica nazionale (295 interventi nel 2017).
Nel 2017, in Italia, 139 strutture ospedaliere eseguono 11.468 interventi chirurgici per tumore del polmone; tra queste, solo 52 strutture (37%) presentano un volume di attività non inferiore a 70 interventi annui, senza sostanziali variazioni rispetto al 2016. Le strutture con bassi volumi di attività effettuano complessivamente il 24% dell’attività chirurgica oncologica per il polmone.
Per la chirurgia protesica,740 strutture ospedaliere eseguono 80.254 interventi di protesi di ginocchio; tra queste, solo 238 strutture (32%) presentano un volume di attività ≥ 100 interventi annui, coprendo il 76% delle artroplastiche totali, senza importanti variazioni rispetto all’anno precedente. Gli interventi di protesi di anca (110.700) sono stati eseguiti in 764 strutture ospedaliere; tra queste, solo 403 strutture (53%) presentano un volume di attività ≥ 100 interventi annui, coprendo però l 84% delle artroplastiche totali. I 7mila interventi di protesi di spalla vengono erogati in 592 strutture ospedaliere; tra queste, solo 187 strutture (32%) presentano un volume di attività ≥ 15 interventi annui, coprendo però l’86% dell’offerta. I volumi di tutti gli interventi di artroprotesi sono in aumento e il trend è concentrato nella popolazione ultra65enne.
Aggiornata il 5 giugno 2019


 Chi siamo
Chi siamo